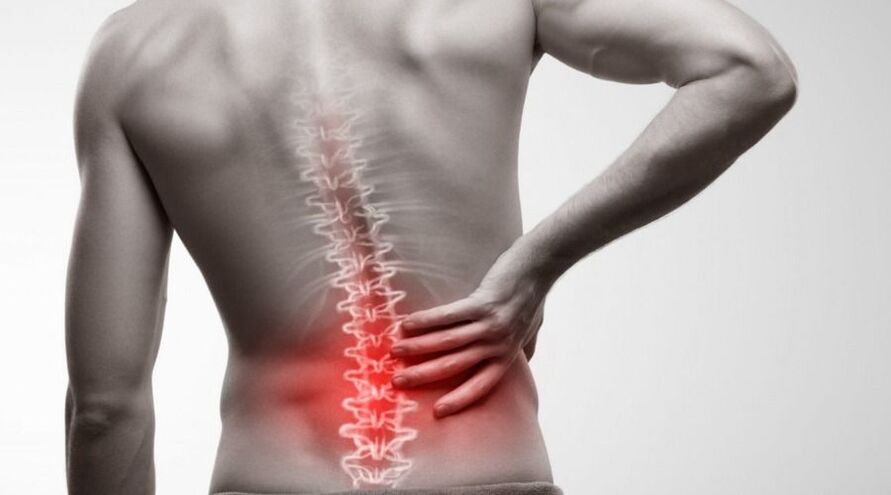
Osteochondróza bederní oblasti je patologie muskuloskeletálního systému, doprovázená degenerativně-dystrofickými změnami v kostní tkáni a poruchou funkce pěti dolních obratlů (od 20 do 24). Onemocnění způsobuje pacientovi nepohodlí a vyznačuje se specifickými příznaky – bolestí, ztuhlostí pohybu. Osteochondróza dolní části zad se vyskytuje ve vlnách, s obdobími exacerbací a remisí. Podle statistik je tato forma jednou z nejčastějších. Patologie ponechaná bez dozoru často vede k nevratným změnám a výraznému zhoršení kvality života. S kompetentním integrovaným přístupem však lze osteochondrózu úspěšně léčit.
Hlavní příčiny patologie
Neexistují přesné údaje o tom, proč se spouštějí degenerativně-dystrofické změny v páteři. Předpokládá se, že výchozím mechanismem rozvoje patologie jsou předčasné změny v kloubech související s věkem. Mohou být geneticky podmíněné – přenášené dědičností, ale nejčastěji se zpočátku projevují pod vlivem nepříznivých faktorů.
Za hlavní z nich je považováno nesprávné rozložení zátěže na páteř. Osteochondróza lumbosakrální páteře se může vyvinout s:
- nošení bot na vysokém podpatku;
- nošení tašky nebo batohu na jednom rameni bez střídání;
- spánek nebo odpočinek po dlouhou dobu v nepohodlné poloze;
- sedavá práce;
- zvedání závaží.
Mezi osoby ohrožené rozvojem osteochondrózy patří starší lidé, kteří se vyznačují přirozenými destruktivními změnami v chrupavce a kostní tkáni, profesionální sportovci, kteří denně a intenzivně trénují, těhotné ženy, jejichž těžiště se posouvá s růstem plodu a zatížením dolních končetin. záda se výrazně zvyšuje, kancelářští pracovníci, nuceni trávit spoustu času v sedě.
Kromě vnějších rizikových faktorů lékaři nazývají i skupinu vnitřních. Patří sem:
- předchozí zranění muskuloskeletálního systému;
- zakřivení páteře;
- ploché nohy;
- vrozená dislokace nebo subluxace kyčelního kloubu;
- autoimunitní poruchy;
- zánět kloubních tkání;
- patologie oběhového systému;
- endokrinní onemocnění;
- obezita.
Osteochondróza dolní části zad může být také vyvolána intoxikací a prodlouženou dehydratací, špatnými návyky, nedostatkem vápníku a jakýmikoli mechanickými účinky na dolní část zad - modřiny, rány, pády.
Osteochondróza bederní páteře: příznaky
Patologie postihuje nejen samotnou kostní tkáň, ale i celý pohybový segment páteře - obratle, meziobratlové ploténky, vazy, okolní měkké tkáně, cévy a nervová zakončení. Osteochondróza bederní páteře, jejíž příznaky se při výrazném poškození stávají zjevnými, postupně a pomalu. V časných stádiích jde o střední diskomfort při zátěži, v pozdějších o akutní nesnesitelnou bolest. Klinické příznaky jsou výrazné v akutním stadiu. Během období remise odeznívají a v časných stádiích se tak děje i bez léčby.
Osteochondróza bederní páteře - příznaky:
- bolest v postižené oblasti páteře;
- ozařování bolesti směrem nahoru do oblasti lopatek nebo dolů do pánve a kyčelních kloubů;
- přetrvávající pocit napětí v dolní části zad;
- potíže s ohýbáním a otáčením těla;
- hrbit se;
- kulhání;
- svalová slabost nebo naopak zvýšený tonus;
- pocit mravenčení.
Ne všechny popsané příznaky jsou vždy přítomny najednou. Bolest může být spojena s omezenou pohyblivostí, ale ne svalová slabost nebo necitlivost. Jakýkoli z výše uvedených příznaků bude důvodem k konzultaci s lékařem.
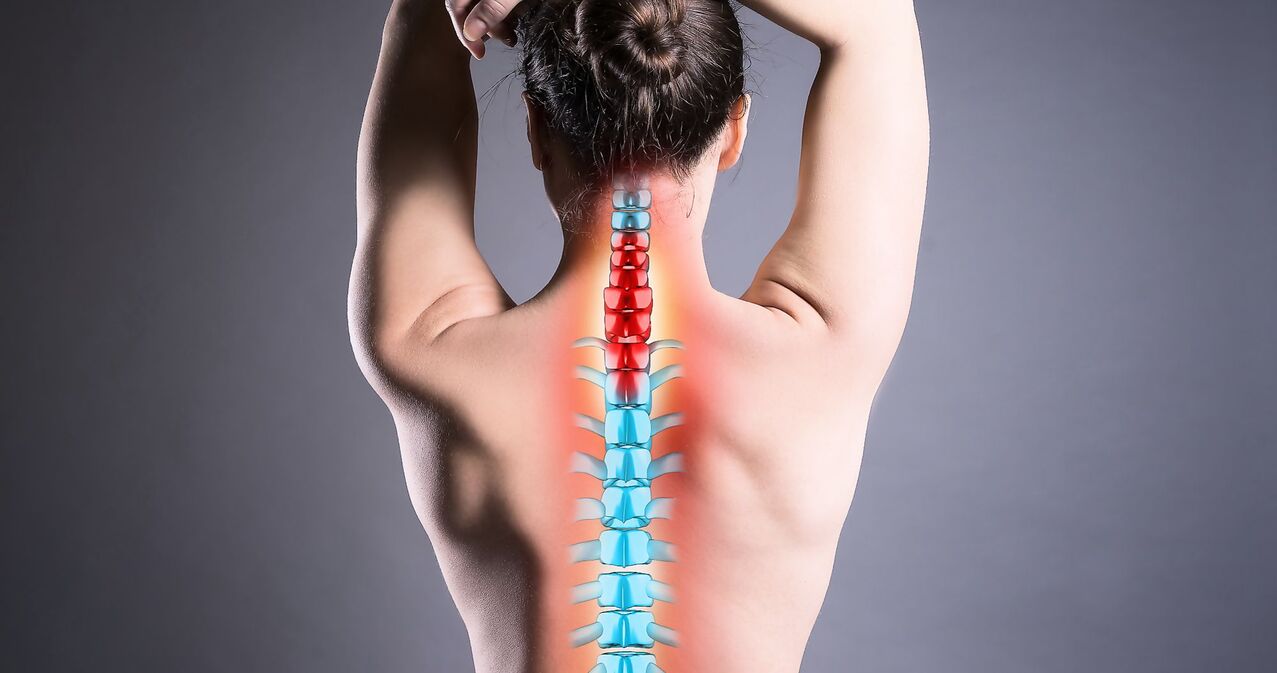
Fáze onemocnění
Intenzita příznaků, které doprovázejí osteochondrózu lumbosakrální páteře, přímo závisí na stupni vývoje patologie. Celkem jsou čtyři.
- První etapa. Začínají první strukturální a funkční změny. Meziobratlové ploténky vysychají a mohou prasknout. Příznaky v této fázi jsou nepatrné. Mnoho pacientů je mylně považuje za únavu po celodenní práci, nošení nepohodlné obuvi nebo cvičení. Klíčovými příznaky časné osteochondrózy jsou mírné nepohodlí v dolní části zad, které se zvyšuje s ohýbáním a otáčením. Je možná mírná bolest, která po odpočinku sama odezní.
- Druhá fáze. Snižuje se výška meziobratlových plotének, kostní struktury se přibližují. To vyvolává nové kolo příznaků – ztuhlost při pohybu a bolest. Bolest se stává prodlouženou a intenzivní a může vyzařovat do pánve a nohou.
- Třetí etapa. V této fázi dochází k deformaci obratlů. Vznikají výběžky - meziobratlové ploténky se vyboulí do oblasti páteřního kanálu, ale vazivové prstence zůstávají nedotčeny. Hlavními příznaky jsou intenzivní bolest, rušivá i v klidu, snížená citlivost, křupání a cvakání při pohybu, brnění a necitlivost dolní části zad.
- Čtvrtá etapa. Patologické změny pokračují. Funkce obratlů jsou ztraceny. Tvoří se kýly. Tvoří se osteofyty – kostní výrůstky. Může dojít k sevření krevních cév a sevření nervových vláken. Na pozadí zhoršujícího se krevního oběhu dochází k narušení fungování pánevních orgánů. U mužů se zvyšuje riziko erektilní dysfunkce, u žen jsou pozorovány poruchy menstruačního cyklu. Pokročilá osteochondróza se projevuje ostrým lumbagem v kříži, kulháním, zhoršenou pohyblivostí až úplnou nehybností a zvýšenou teplotou.
Pokud máte obavy z bederní osteochondrózy, její léčba bude přímo záviset na fázi, ve které je onemocnění diagnostikováno. V raných fázích má lékař ve svém arzenálu mnohem více metod a technik obnovy. Detekce degenerativních-dystrofických změn v počátečních stádiích umožňuje léčit patologii konzervativně, aniž by se uchýlilo k chirurgické intervenci.
Formy patologie
Rozdělení do forem je založeno na charakteristikách bolestivého syndromu, který vždy doprovází osteochondrózu bederní sakrální páteře. Jsou celkem tři:
- Ústřel. Jedná se o akutní vystřelující bolest, která znemožňuje pohyb. Příčinou bolesti mohou být skřípnuté nervy nebo svalové křeče.
- Lumbodynia. Jedná se o dlouhodobou, bolestivou bolest. Je charakteristické pro fázi tvorby výčnělků a kýl. Také nepohodlí může být spojeno s podvrtnutými vazy.
- Ischias. Jedná se o silnou bolest, která vyzařuje do oblasti pánve. Pacient si stěžuje na bolest při chůzi, sezení nebo změně polohy těla.
V závislosti na doprovodných příznacích se rozlišují další dvě formy patologie. Pacientovi může být diagnostikováno:
- Radikulopatie. Doprovázeno kompresí nervových zakončení v důsledku deformace obratlů. U této formy onemocnění se snižuje citlivost a postižená oblast znecitliví. Vyjadřuje se bolestivost a pocit brnění. Možné snížení svalového tonusu, zhoršené reflexy, brnění v nohou.
- Diskogenní bederní osteochondróza. Jedná se o vážný stav, kdy je pacient omezen v pohybu. Jeho dolní část zad a končetiny jsou necitlivé. Dalšími příznaky jsou celková slabost, horečka, mimovolní pomočování, při delším trvání onemocnění i hubnutí.
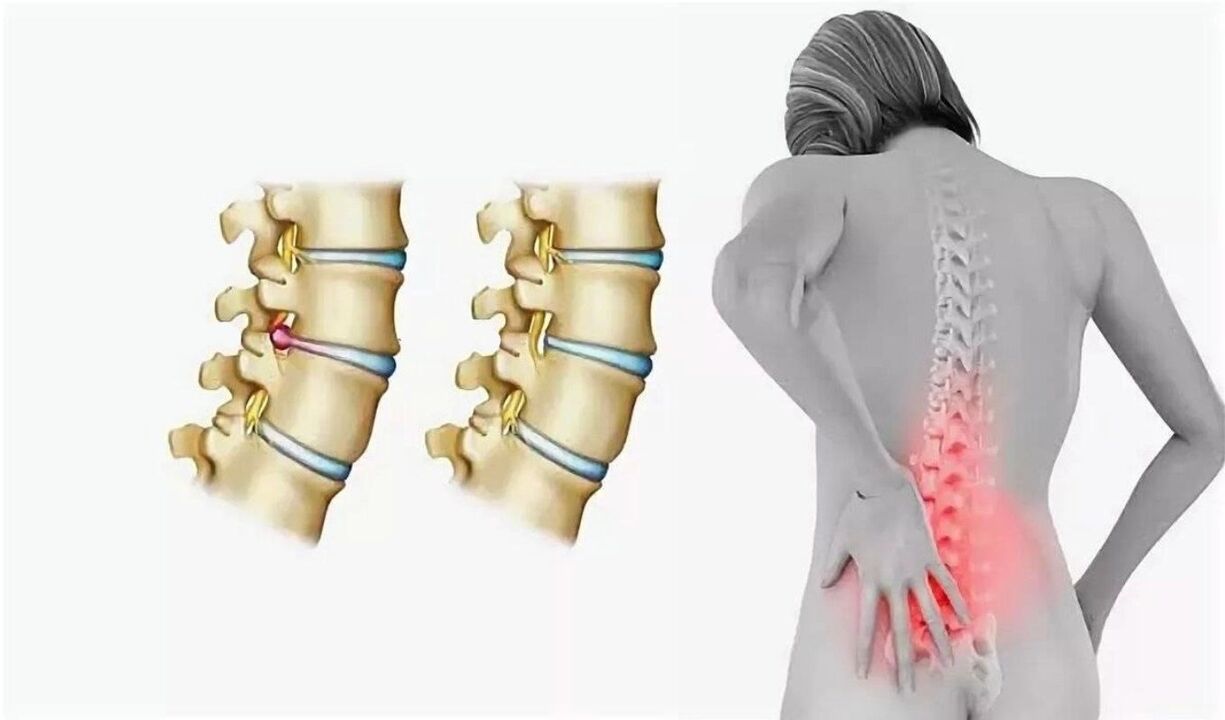
Nebezpečí onemocnění páteře
Neléčená osteochondróza je plná nejen nesnesitelné bolesti a ztuhlosti pohybu, ale také řady patologií, které se mohou vyvinout na jejím pozadí. Nejčastější komplikace:
- intervertebrální kýla;
- zánět sedacího nervu;
- radikulitida;
- paréza.
Aby se zabránilo souběžným patologiím, je nutné zahájit léčbu osteochondrózy okamžitě od okamžiku detekce. Kompetentním přístupem k terapii je možné zastavit nebo výrazně zpomalit destrukci kostní a chrupavkové tkáně.
Metody diagnostiky patologie
Osteochondrózu bederní sakrální páteře je třeba odlišit od jiných patologií pohybového aparátu, které se mohou vyskytovat s podobnými příznaky. Primárním stupněm je konzultace s neurologem, ortopedem nebo chirurgem. Lékař objasňuje stížnosti, shromažďuje anamnézu, provádí fyzikální vyšetření, věnuje pozornost charakteristikám držení těla a držení těla pacienta, povaze jeho pracovní činnosti, špatným návykům a doprovodným onemocněním.
Pro co nejpřesnější diagnostiku se používají instrumentální techniky:
- MRI;
- radiografie;
- myelografie s kontrastní látkou;
- multislice CT.
Každý z diagnostických postupů umožňuje lékaři posoudit stav bederní a křížové páteře v aktuálním okamžiku. Snímky jasně ukazují strukturální změny na obratlích, což naznačuje stadium osteochondrózy. Na základě získaných údajů odborník rozhodne o taktice dalšího řízení pacienta.
Laboratorní diagnostika nemá klíčový význam, nicméně v případě indikace lze doporučit studie. Zejména pokud je diagnostikována bederní osteochondróza, může být léčba předepsána na základě výsledků krevních testů. Jsou nezbytné k objasnění intenzity zánětlivých procesů ve svalových vláknech přiléhajících k páteři.
Lumbální osteochondróza: léčba
Boj proti patologii se provádí pod dohledem neurologa a začíná po komplexní diagnóze, kdy je stanoven stupeň a rozsah poškození tkáně. Moderní medicína nabízí řadu účinných konzervativních metod. Pokud jejich použití nevede k očekávanému výsledku, lékaři se uchýlí k operaci.
Lumbální osteochondróza: léčba fyzioterapeutickými metodami
Všechny fyzioterapeutické techniky jsou dobré, protože působí na sakrální a bederní páteř komplexně. Tento přístup vám umožňuje vyrovnat se s bolestí, snížit zánět a obnovit normální krevní oběh.
Když osteochondróza bederní páteře postupuje, léčba by měla být komplexní. Pacientům se stížnostmi jsou předepsány:
- elektroforéza - vystavení problémové oblasti konstantním elektrickým impulsům s možností použití léků pro vnější použití;
- diadynamická terapie - varianta elektroléčby pomocí pulzních proudů;
- magnetoterapie – léčba střídavými nebo statickými magnetickými poli;
- ultrazvuková terapie - vliv vysokofrekvenčních zvukových vln;
- terapie rázovou vlnou - vystavení nízkofrekvenčním akustickým impulsům;
Je důležité vzít v úvahu dvě nuance. Za prvé, účinek fyzioterapeutické léčby je patrný až po průběhu procedur, jejichž trvání je zvoleno individuálně pro každého pacienta. Druhým je, že fyzioterapie jako samostatná metoda funguje u osteochondrózy počátečního stupně. U rozsáhlých lézí se doporučuje jako pomocná technika vedle lékařské a chirurgické léčby.
Lumbální osteochondróza: léčba léky
Farmakoterapie lézí bederní a křížové páteře je zaměřena na zmírnění akutní bolesti a potlačení zánětlivých procesů. Metoda je relevantní v akutní fázi, kdy symptomy narušují plnohodnotný život.
Jak léčit bederní osteochondrózu pomocí léků se vždy rozhoduje individuálně. Neurolog může předepisovat léky z různých farmakologických skupin. Základní:
- NSAID (systémové a lokální) k potlačení zánětu obratlů a přilehlých tkání;
- svalové relaxanty pro zmírnění svalových křečí;
- angioprotektory pro zlepšení krevního oběhu;
- chondroprotektory k ochraně chrupavkové tkáně meziobratlových plotének před zničením;
- vitamíny B pro zlepšení nervového vedení;
- analgetika pro ostré vystřelující bolesti, které omezují pohyblivost.
Cvičebná terapie jako metoda léčby patologie sakrální a bederní oblasti
Intenzivní trénink na osteochondrózu je přísně zakázán, ale nemůžete se úplně vzdát fyzické aktivity. Naopak cvičení střední síly a trvání pomáhají obnovit krevní oběh a snížit bolest.
Jak léčit osteochondrózu bederní páteře pomocí cvičební terapie:
- Cvičte s instruktorem. Trenér vám ukáže, které cviky jsou v konkrétní situaci povoleny, a ujistí se, že jsou prováděny správně. I ty nejmenší nedostatky v technologii mohou výrazně snížit efektivitu tréninku nebo dokonce způsobit škodu.
- Na lekci se pečlivě připravte. Před cvičením se doporučuje zahřát svaly – můžete jemně masírovat spodní část zad a křížovou kost.
- Přísně dávkujte zátěž. Spodní část zad je zranitelná oblast. Abyste se vyhnuli přepětí, musíte sledovat trvání tříd. Jejich optimální doba trvání není delší než 20 minut.
- Postupně zvyšujte intenzitu cvičení. Pro začátečníky bez zkušeností jsou vhodná jednoduchá cvičení a krátké programy. Pro ty, kteří již nějakou dobu dělají cvičební terapii, můžete přejít ke složitějším možnostem.
- Nezapomeňte být pravidelní. Jednorázové cvičení nepřinese viditelná zlepšení. Bolesti bederní a křížové páteře se snižují, pokud se pacient věnuje pohybové terapii pravidelně – optimálně dvakrát týdně.
- Zvažte kontraindikace. Fyzikální terapie se osvědčila jako bezpečná metoda pomoci s osteochondrózou, ale existují omezení. Měli byste přestat cvičit, pokud se necítíte dobře: horečka, slabost nebo stoupající teplota.
Lumbální osteochondróza, jejíž léčba by měla brát v úvahu období onemocnění, vás nebude obtěžovat, pokud budou přísně dodržována všechna pravidla.
- V akutním období. Jsou povoleny pouze plynulé a pomalé pohyby. Pokud se bolest během cvičení zvyšuje, musíte se zastavit a dát kloubům odpočinek.
- V subakutním období. Bolestivý syndrom ustupuje, mobilita je obnovena, takže můžete mírně zvýšit intenzitu tréninku a prodloužit jeho trvání. Abyste se však vyhnuli zhoršení, musíte pečlivě sledovat svou pohodu.
- V remisi. Povolujeme celou škálu cvičení pro patologie bederní páteře, ale je důležité si uvědomit, že přetížení je spojeno s novou exacerbací onemocnění.
Pokud je bederní osteochondróza diagnostikována s mírnou nebo střední závažností, léčba tělesnou výchovou může probíhat i doma. Po zdokonalování techniky cvičení pod dohledem instruktora není zakázáno cvičení doma opakovat. Pro trénink budete potřebovat gymnastickou podložku, válec a míč.
Moderní cvičební a rehabilitační místnosti jsou vybaveny nejen tradičními doplňky, ale také speciálními lékařskými simulátory. Pomáhají vám zotavit se z nemoci jemně a bezpečně a také dělají aktivity zábavnější a interaktivnější. Například neuromuskulární rehabilitační systém promění rehabilitační sezení ve vzrušující soutěž se sebou samým. Pacient stojí na pohyblivé plošině a provádí cvičení prezentovaná na obrazovce. Další důležitou výhodou simulátoru je schopnost sledovat i ten nejmenší pokrok v pacientově stavu. Systém vyhodnocuje výsledek každého provedeného cviku a lékař vidí pokrok od tréninku k tréninku. Znalost vlastního úspěchu také pacienty motivuje, aby se více snažili a nevzdávali se.

Manuální terapie
Dobrých výsledků lze dosáhnout, pokud doplníte cvičební terapii a léky na bederní patologii manuální terapií. Metoda umožňuje:
- eliminovat hypertonicitu svalových vláken;
- zmírnit bolest;
- obnovit krevní zásobení v bederní a křížové oblasti;
- zlepšit průběh metabolických procesů.
Manuální terapie je účinný způsob, jak správně přerozdělit zátěž na páteř a chránit se před dalšími destruktivními změnami. Dobrá věc na této metodě je, že nejen zmírňuje bolest, ale také zabraňuje neurologickým poruchám, které se často vyvíjejí na pozadí bederní osteochondrózy.
V současné době chiropraktici kombinují masáže a metody fyzikální terapie, jako je tecarterapie. Elektromagnetické vlny pronikají hlubokou kostní tkání a umožňují vám zmírnit záchvaty bolesti a rychle obnovit pohyblivost.
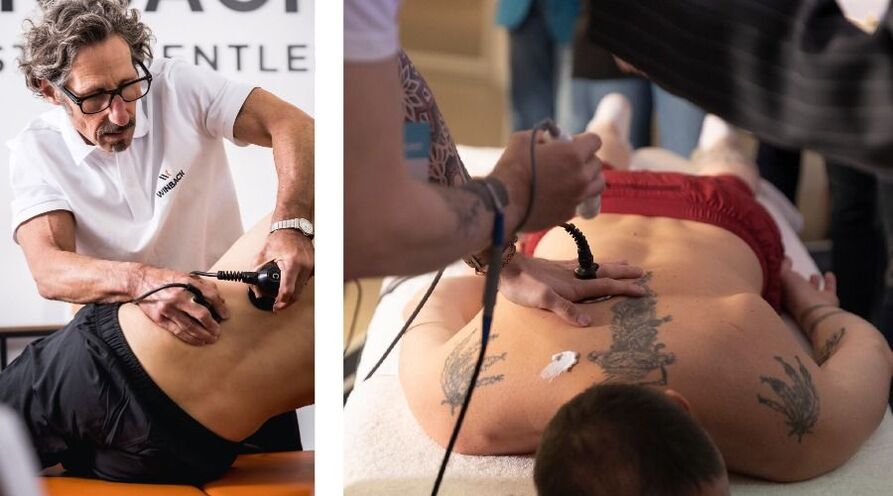
Chirurgické metody
Osteochondróza bederní páteře, jejíž léčba léky, fyzioterapií a cvičební terapií není vždy účinná, výrazně komplikuje život pacienta. V některých případech je k odstranění bolesti a obnovení pohyblivosti zad použitelná pouze chirurgická intervence. Moderní metody a technologické vybavení umožňují provádět minimálně invazivní operace se zkrácenou dobou rehabilitace.
Pro osteochondrózu jsou relevantní následující intervenční metody:
- endoskopická excize intervertebrální kýly - pomocí mikrochirurgických nástrojů a vestavěné kamery;
- transfacetové odstranění intervertebrální kýly - pomocí neurochirurgických dilatátorů trubek;
- laminektomie – chirurgické odstranění patologicky změněných kostních výběžků;
- mikrodiscektomie – odstranění protruze kýly.
Přímými indikacemi k chirurgické intervenci jsou recidivující kýly, spinální stenóza, kdy se páteřní kanál zužuje, a degenerativní spondylolistéza, patologie, při které jsou obratle posunuty vůči sobě navzájem. Ve všech ostatních případech, pokud je potvrzena osteochondróza bederní páteře, se lékaři snaží provést léčbu konzervativními metodami.
Prevence nemocí
Příznaky osteochondrózy způsobují nepohodlí a léčba patologie může trvat dlouho. Mnohem účinnější je chránit zranitelnou bederní oblast před přetěžováním předem. Pro preventivní účely se doporučuje:
- Správně si zorganizujte své pracoviště během kancelářské práce. Opěradlo židle by mělo podpírat spodní část zad a stůl by měl odpovídat výšce.
- Vyhněte se nepohodlným botám. Optimální výška podpatku pro ženy je do 5 cm. Vhodné je také vyloučit ploché podrážky, protože přispívají k deformaci chodidla a plochým nohám - jeden z faktorů
- riziko osteochondrózy.
- Cvičení. Je třeba se vyvarovat zvedání těžkých předmětů. Plavání, chůze a kardio trénink jsou užitečné, pokud neexistují žádné kontraindikace.
- Jezte vyváženou stravu. Strava musí obsahovat potraviny, které jsou zdrojem vápníku, fosforu a vitamínů skupiny B, jsou to ryby, mléčné výrobky, listová zelenina a obiloviny. Tyto látky jsou potřebné k posílení všech prvků kloubů a podpoře nervového systému.
- Ujistěte se, že máte dostatek spánku. Je lepší spát na ortopedické matraci střední tvrdosti. Zajistí anatomicky správné držení těla, při kterém si tělo odpočine od každodenního stresu.
- Kontrolujte tělesnou hmotnost. Obezita je jedním z provokujících faktorů. Pokud je váha normální, zátěž na páteř bude přiměřeně rozložena a riziko poruch krevního oběhu bude minimalizováno.
Prognóza pacientů s osteochondrózou přímo závisí na stupni poškození obratlů. Proto je včasná diagnostika nesmírně důležitá. Pokud se obáváte bolesti dolní části zad a snímky odhalují destruktivní procesy v počátečních fázích, musíte zahájit léčbu. V počátečních stádiích jsou účinné léky a fyzikální terapie. V pozdějších případech je zřídka možné obejít se bez operace. Cvičebná terapie může být použita jako doplňkové opatření pomoci v jakékoli formě a v jakékoli fázi.






























